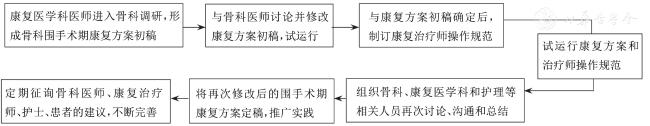
一、构建骨科围手术期康复方案面临的难点
(一)技术方面:骨科疾病和手术方式的复杂性
(二)理念方面:学科间差异
(三)管理方面:合作壁垒
二、构建骨科围手术期康复方案的方法
(一)制订骨科围手术期康复方案的原则和步骤
表1 足踝外科术后康复方案中各阶段关键要素 |
| 疾病和手术方式 | 术后2周 | 术后3~4周 | 术后5~6周 | 术后7~8周 | 术后9~12周 | 术后4~6月 | |
|---|---|---|---|---|---|---|---|
| 踝关节骨折切开复位内固定术 跟骨骨折切开复位内固定术 跖骨骨折切开复位内固定术 踝骨关节炎踝上截骨/关节镜清理距下关节炎距下关节融合/三关节融合中足/前足骨关节炎舟楔关节融合/跖楔关节融合/跖趾关节融合 | 踝关节AROM | 屈伸R2 | 屈伸R3 | 屈伸R3 | 屈伸R3 | 屈伸R3 | 屈伸R3 |
| 负重 | WO | W0 | W1 | W2 | W3 | W3-W4 | |
| 慢性踝关节不稳ATFL修补术(不伴距骨植骨) | 踝关节AROM | 屈伸R1-R2,内翻RO | 屈伸R3,内翻RO | 屈伸R3,内翻R1 | 屈伸R3,内翻R2 | 屈伸R3,内翻R2 | 屈伸R3,内翻R3 |
| 负重 | W2 | W3 | W4 | W4 | W4 | W4 | |
| 慢性踝关节不稳ATFL修补术(伴距骨植骨) | 踝关节AROM | 屈伸R1-R2,内翻RO | 屈伸R3,内翻RO | 屈伸R3,内翻R1 | 屈伸R3,内翻R2 | 屈伸R3,内翻R2 | 屈伸R3,内翻R3 |
| 负重 | W0 | W0 | W1 | W2 | W3-W4 | W4 | |
| 跟腱损伤修补术 | 踝关节AROM | 外固定,RO W0 | 外固定,RO 跟腱靴W1 | R1 跟腱靴W3 | R2 跟腱靴W4 | R3 W4 | R4 W4 |
| 负重 | |||||||
| 马蹄内翻足矫形环形外固定支架固定 | 踝关节AROM | 外固定,RO | 外固定,RO | 外固定,RO | 外固定,RO | 外固定,RO | R1-R2 |
| 负重 | W1 | W1 | W1-W2 | W2 | W2 | W3 | |
| 马蹄内翻足矫形踝上截骨/肌腱转位加外固定支架固定 | 踝关节AROM | 外固定,RO | 外固定,RO | 外固定,RO | R2 | R3 | R3 |
| 负重 | W0 | W0 | 前足W1 | W2 | W3 | W3-W4 | |
| 踝骨关节炎关节镜下清理术 | 踝关节AROM | R2 | R3 | R3 | R3 | R3 | R3 |
| 负重 | W2 | W3 | W4 | W4 | W4 | W4 | |
| 平足矫形术 | 踝关节AROM | R2 | R3 | R3 | R3 | R3 | R3 |
| 负重 | W0 | W1 | W2-W3 | W3-W4 | W4 | W4 | |
| 踇外翻截骨矫形/软组织松解/跖列抬高术 | 踝关节AROM | R2 | R3 | R3 | R3 | R3 | R3 |
| 负重 | W0 | 后跟W1 | W2 | W3 | W4 | W4 | |
| 马蹄内翻足胫距跟多关节融合术 | 踝关节AROM | RO | RO | RO | RO | RO | RO |
| 负重 | W0 | W0 | 前足W1 | W1-W2 | W3 | W3-W4 |
(二)制订治疗师操作常规
(三)康复方案的持续改进
三、构建骨科围手术期康复方案的实践
表2 关节外科术后康复方案中各阶段关键要素 |
| 疾病和手术方式 | 术后2周 | 术后3~4 周 | 术后5~6 周 | 术后7~8 周 | 术后9~12周 | 术后4~6 月 | |
|---|---|---|---|---|---|---|---|
| 全髋关节置换术 | 髋关节ROM | R1-R3 | R2-R3 | R3 | R3 | R3 | R3 |
| (非骨水泥型) | 负重 | W1 | W2 | W3 | W4 | W4 | W4 |
| 髋关节表面置换术 | 髋关节ROM | R2 | R3 | R3 | R3 | R3 | R3 |
| (非骨水泥型) | 负重 | W1 | W2 | W3 | W4 | W4 | W4 |
| 全髋关节翻修置换术 | 髋关节ROM | 屈伸:R1-R2 | 屈伸:R1-R2 | 屈伸:R1-R2 | 屈伸:R2 | 屈伸:R3 | R3 |
| (非骨水泥型) | 负重 | W0 | W0 | W0 | W1-W2 | W2-W3 | W3-W4 |
| 全膝关节置换术 | 髋关节ROM | 屈伸:R2 | 屈伸:R2-R3 | 屈伸:R3 | 屈伸:R3 | 屈伸:R3 | 屈伸:R3 |
| (骨水泥型) | 负重 | W1-W2 | W2 | W2-W3 | W3 | W3-W4 | W4 |
| 膝关节单间室置换术 | 髋关节ROM | 屈伸:R2-R3 | 屈伸:R3 | 屈伸:R3 | 屈伸:R3 | 屈伸:R3 | 屈伸:R3 |
| (骨水泥型) | 负重 | W1-W2 | W2-W3 | W3-W4 | W4 | W4 | W4 |
表3 脊柱外科术后康复方案中各阶段关键要素 |
| 疾病和手术方式 | 术后2周 | 术后3~4周 | 术后5~6周 | 术后7~8周 | 术后9~12周 | 术后4~6月 | |
|---|---|---|---|---|---|---|---|
| 腰椎间盘突出后路半椎板减压椎间融合术 腰椎滑脱后路减压复位内固定术 | 支具 | 离床佩戴 | 离床佩戴 | 耐受时停止佩戴 | 耐受时停止佩戴 | 停止佩戴 | 停止佩戴 |
| 离床 | 卧床为主短时少次离床 | 卧床为主离床频次增加 | 离床频次增加单次<45分钟 | 离床频次增加单次<45分钟 | 按需离床 | 按需离床 | |
| 脊柱侧凸矫正内固定术 | MST | 下肢、呼吸M2 核心肌M1 | 下肢、呼吸M2 核心肌M2 | 下肢、呼吸M3 核心肌M2 | 下肢、呼吸M3 核心肌M2 | 核心肌M2-M3 | 核心肌M3-M4 |
| 腰椎间盘突出椎间孔镜摘除减压术 胸腰椎压缩骨折PVP/PKP | 支具 | 离床佩戴 | 耐受时停止佩戴 | 停止佩戴 | 停止佩戴 | 停止佩戴 | 停止佩戴 |
| 离床 | 术后2-4h允许短时少次离床 | 过渡至按需离床 | 按需离床 | 按需离床 | 按需离床 | 按需离床 | |
| MST | 下肢、呼吸M2 核心肌M1 | 下肢、呼吸M3 核心肌M2 | 核心肌M2 | 核心肌M2-M3 | 核心肌M2-M3 | 核心肌M3-M4 | |
| 胸腰椎骨折后路复位内固定术(不伴脊髓损伤) | 支具 | 不佩戴 | 离床佩戴 | 离床佩戴 | 耐受时停止佩戴 | 耐受时停止佩戴 | 停止佩戴 |
| 离床 | 卧床 | 卧床为主短时少次离床 | 离床频次增加 | 过渡至按需离床 | 按需离床 | 按需离床 | |
| MST | 下肢、呼吸M2 核心肌M1 | 下肢、呼吸M2 核心肌M2 | 下肢、呼吸M3 核心肌M2 | 下肢、呼吸M3 核心肌M2 | 核心肌M2-M3 | 核心肌M3-M4 |
表4 创伤骨科术后康复方案中各阶段关键要素(上肢骨折) |
| 疾病和手术方式 | 术后2 周 | 术后3~4周 | 术后5~6周 | 术后7~8 周 | 术后9~12 周 | 术后4~6月 | |
|---|---|---|---|---|---|---|---|
| 上举<R3 | 上举<R3 | 上举<R3 | |||||
| 肩关节PROM | 外旋<30° | 外旋<30° | 外旋<30° | R4 | R4 | R4 | |
| 内旋R0 | 内旋R0 | 内旋R0 | 外旋<R1 | 外旋<R1 | |||
| 解剖型全肩关节置换术 | 前屈外展R3 | 前屈外展R4 | |||||
| 解剖型半肩关节置换术 | 肩关节AROM | R0 | R0 | R0-R1 | 外旋<R1内旋R2-R3 | 外旋<R1内旋:R4 | R4 |
| 肩关节MST | M1 | M1 | M1 | M2 | M3 | M4 | |
| 内外旋M0 | 内外旋M0 | 内外旋M0-M1 | |||||
| 肩关节PROM | R0-R1 | R1-R2 | R2-R3 | R3-R4 | R3-R4 | R4 | |
| 反式肩关节置换术 | 肩关节AROM | R1 | R1-R2 | R2 | R3 | R4 | R4 |
| 肩关节MST | M1 | M1 | M1 | M1 | M2 | M3-M4 | |
| 肩关节PROM | PR | PR | PR | R2-R3 | R4 | R4 | |
| 锁骨骨折ORIF | 肩关节AROM | R1-R2 | R1-R2 | R2-R3 | R4 | R4 | R4 |
| 肩关节MST | M1-M2 | M1-M2 | M2 | M3 | M3 | M4 | |
| 肩关节PROM | 外展PR | PR | R2 | R3 | R4 | R4 | |
| 肩胛骨骨折ORIF | 肩关节AROM | R1 | R2 | R2 | R3 | R4 | R4 |
| 肩关节MST | M1 | M1-M2 | M2 | M3 | M3 | M4 | |
| 肱骨近端骨折ORIF | 肩关节PROM | PR | PR | R2-R3 | R2-R3 | R4 | R4 |
| 肱骨干骨折ORIF | 肩关节AROM | R0 | R1 | R2 | R2-R3 | R4 | R4 |
| 肩关节MST | M1 | M1-M2 | M2 | M3 | M4 | M4 | |
| 肱骨远端骨折ORIF | 肘关节PROM | PR | PR | R2-R3 | R2-R3 | R4 | R4 |
| 尺骨近端骨折ORIF | |||||||
| 桡骨近端骨折ORIF | 肘关节AROM | 旋前旋后R0 | R2 | R2 | R2-R3 | R4 | R4 |
| Essex-Lopresti骨折ORIF | 肘关节MST | M1 | M1-M2 | M2 | M3 | M4 | M4 |
| 腕关节PROM | PR | PR | R2-R3 | R2-R3 | R4 | R4 | |
| 桡骨远端骨折ORIF | 腕关节AROM | 旋前旋后R0 | R2 | R2 | R2-R3 | R4 | R4 |
| 腕关节MST | M1 | M1-M2 | M2 | M3 | M4 | M4 |
表5 创伤骨科术后康复方案中各阶段关键要素(下肢骨折) |
| 疾病和手术方式 | 术后2 周 | 术后3~4 周 | 术后5~6周 | 术后7~8 周 | 术后9~12 周 | 术后4~6月 | |
|---|---|---|---|---|---|---|---|
| 股骨颈骨折ORIF | 髋关节AROM | 屈曲R1 | 屈曲R2 | 屈曲R3 | 屈曲R3-R4 | 屈曲R3-R4 | 屈曲R4 |
| 负重 | W0 | W0 | W0 | W0 | W1 | W2-W3 | |
| 股骨粗隆间骨折ORIF | 髋关节AROM | 屈曲R1-R2 | 屈曲R1-R2 | 屈曲R2-R3 | 屈曲R2-R3 | 屈曲R3 | 屈曲R4 |
| 负重 | W0 | W0 | W0 | W1 | W2-W3 | W4 | |
| 股骨干骨折ORIF | 髋关节AROM | R2-R3 | R3 | R4 | R4 | R4 | R4 |
| 负重 | W0 | W0 | W1 | W1 | W2-W3 | W3-W4 | |
| 胫腓骨干骨折ORIF | 膝关节AROM | R2-R3 | R3 | R4 | R4 | R4 | R4 |
| 负重 | W0 | W0 | W1 | W1 | W2-W3 | W3-W4 | |
| 股骨髁骨折ORIF | 膝关节AROM | 屈曲R1-R2 | 屈曲R2-R3 | 屈曲R2-R3 | 屈曲R3-R4 | 屈曲R3-R4 | 屈曲R4 |
| Hoffa骨折ORIF | 负重 | W0 | W0 | W1 | W1 | W2-W3 | W3-W4 |
| 髌骨骨折ORIF | 膝关节AROM | 屈曲R2 | 屈曲R2 | 屈曲R2-R3 | 屈曲R3 | 屈曲R4 | 屈曲R4 |
| 负重 | W3-W4 | W3-W4 | W4 | W4 | W4 | W4 | |
| 胫骨平台骨折ORIF | 膝关节AROM | 屈曲R2 | 屈曲R2-R3 | 屈曲R2-R3 | 屈曲R4 | 屈曲R4 | 屈曲R4 |
| 负重 | W0 | W0 | W0 | W1 | W1-W3 | W4 | |
| Pilon骨折ORIF | 踝关节AROM | 屈曲R2 | 屈曲R2-R3 | 屈曲R2-R3 | 屈曲R4 | 屈曲R4 | 屈曲R4 |
| 负重 | W0 | W0 | W0 | W1 | W1-W3 | W4 |
表6 运动医学科术后康复方案中各阶段关键要素(上肢部分) |
| 疾病和手术方式 | 术后2 周 | 术后2 周 | 术后5~6周 | 术后7~12 周 | 术后4-~6 月 | |
|---|---|---|---|---|---|---|
| 肩关节松解术 | ||||||
| 肩关节成形术 | 支具 | 无需护具 | 无需护具 | 无需护具 | 无需护具 | 无需护具 |
| 肩峰成形术+关节松解术 | ||||||
| 肩内取内固定术 | 肩关节AROM | R3 | R3 | R4 | R4 | R4 |
| 肩关节清理术 | ||||||
| 肩关节探查术 | 肩关节MST | M2 | M2 | M2 | M3 | M4 |
| 肩峰成形+肱二头肌腱转位/固定术 | 支具 | 可选择佩戴护 | 可选择佩戴护 | 无需护具 | 无需护具 | 无需护具 |
| 肩峰下减压+肩关节松解术 | 肩关节AROM | 具R1 | 具R1 | R3 | R4 | R4 |
| 肩关节麻醉下手法松解术 | 肩关节MST | M2 | M2 | M2 | M3 | M3 |
| 肩袖修补术 | 支具 | 佩戴护具 | 佩戴护具 | 佩戴护具 | 无需护具 | 无需护具 |
| 肩袖修补术+肩峰成形术 | 肩关节AROM | 限制外展、R1 | 限制外展、R1 | 限制外展、R3 | R4 | R4 |
| 肩松解+肩袖修补术+肩峰成形术 | 肩关节MST | M1 | M1 | M2 | M3 | M3 |
| 巨大肩袖修补+成形术+清理术 | 支具 | 佩戴护具 | 佩戴护具 | 佩戴护具 | 无需护具 | 无需护具 |
| 反肩关节置换术 | 肩关节AROM | 限制外展、R1 | 限制外展、R1 | 限制外展、R2 | R3 | R4 |
| 肩关节MST | M1 | M1 | M2 | M3 | M3 | |
| 肩盂唇修补术 | 支具 | 佩戴护具 | 佩戴护具 | 佩戴护具 | 视情况而定 | 无需护具 |
| 肩盂唇修补+植骨术 | 肩关节AROM | 限制外展外旋、R0 | 限制外展外旋、R0 | 限制外展外旋、R2 | R2 | R4 |
| 肩袖修补+盂唇修补+肩峰成形术 | 肩关节MST | |||||
| 肩关节脱位稳定术 | M1 | M1 | M2 | M3 | M4 | |
| 支具 | 佩戴护具 | 佩戴护具 | 佩戴护具 | 无需护具 | 无需护具 | |
| 肩胛盂骨折复位内固定术 | 肩关节AROM | R1 | R1 | R3 | R3 | R4 |
| 肩关节MST | M0 | M0 | M1 | M2 | M3 |
表7 运动医学科术后康复方案中各阶段关键要素(下肢部分) |
| 疾病和手术方式 | 术后2 周 | 术后3~4周 | 术后5~6周 | 术后7~12 周 | 术后4~6月 | |
|---|---|---|---|---|---|---|
| 半月板修整术+清理术 | ||||||
| 半月板囊肿切除术/引流术 | 支具 | 无需护具 | 无需护具 | 无需护具 | 无需护具 | 无需护具 |
| ACL囊肿切除+关节清理 | ||||||
| 膝关节滑膜切除/清理术 | 膝关节AROM | R3 | R4 | R4 | R4 | R4 |
| 膝关节清理术+松解术 | ||||||
| 膝关节游离体取出术 | 负重 | W4 | W4 | W4 | W4 | W4 |
| 膝关节大清理术 | ||||||
| 踝关节清理术 | 膝关节MST | M2 | M2 | M3 | M3 | M4 |
| 术后清创缝合 | ||||||
| 取内固定术+清理术 |